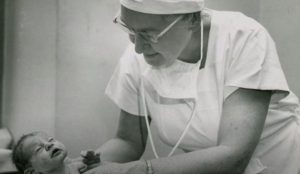
Virginia Apgar, medicul care dă note la naștere
Virginia Apgar este prima femeie medic devenită profesor titular la Columbia University College of Physicians and Surgeons și a conceput prima metodă standardizată pentru evaluarea tranziției nou-născutului la viața în afara uterului – Scorul Apgar.
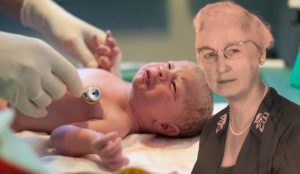 În 1949, medicul american Virginia Apgar a inventat Scorul Apgar (prezentat în 1952 și publicat în 1953), care a devenit rapid metoda universală de evaluare a efectelor anesteziei asupra nașterii, de mare ajutor în prevenirea malformațiilor congenitale. Prin această metodă se determină dacă nou-născutul are nevoie de o atenție specială pentru a rămâne în viață. Medicul neonatolog este astfel ajutat să decidă dacă bebeluşul are nevoie de tratament imediat, în primele lui momente de viaţă, printr-un test rapid, nedureros pentru copil, prin care sunt evaluate 5 semne: culoarea pielii, frecvenţa cardiacă, reactivitatea la stimuli, tonusul muscular şi respiraţia.
În 1949, medicul american Virginia Apgar a inventat Scorul Apgar (prezentat în 1952 și publicat în 1953), care a devenit rapid metoda universală de evaluare a efectelor anesteziei asupra nașterii, de mare ajutor în prevenirea malformațiilor congenitale. Prin această metodă se determină dacă nou-născutul are nevoie de o atenție specială pentru a rămâne în viață. Medicul neonatolog este astfel ajutat să decidă dacă bebeluşul are nevoie de tratament imediat, în primele lui momente de viaţă, printr-un test rapid, nedureros pentru copil, prin care sunt evaluate 5 semne: culoarea pielii, frecvenţa cardiacă, reactivitatea la stimuli, tonusul muscular şi respiraţia.
Înainte de introducerea sistemului său de evaluare, atenția medicilor se concentra mai mult asupra mamelor, nu asupra nou-născuților, ceea ce a dus la multe decese a copiilor. Acest test simplu, efectuat în primele minute de viață ale unui copil, măsoară foarte rapid pulsul, culoarea pielii, activitatea și respirația copilului, permițând personalului medical să intervină dacă bebelușul are nevoie de ajutor. Această examinare simplă, dar concepută genial, a salvat nenumărate vieți de nou-născuți.
După numele medicului Virginia Apgar a fost adoptat un acronim pentru memorarea semnelor de evaluat: A – appearance (coloraţie), P – pulse (frecvenţa cardiacă), G – grimace (reactivitate la stimuli), A – activity (tonus muscular), R – respiratory effort (respiraţie).
Astfel, fiecare semn este notat cu o valoare între 0 și 2 (2 = aspect normal; 1 = diminuat, slab; 0 = absent), iar suma acestor valori devine scorul Apgar (0-10). Când scorul la 5 minute este sub 7, copilul este reevaluat la fiecare 5 minute, până la 20 de minute. Scorurile vor fi înregistrate în fişa nou-născutului.
Orice părinte își dorește un 10 perfect pentru copilul său, dar medicii neonatologi spun că şi un scor de 8 sau 9 sunt foarte bune. Astfel, dacă scorul este între 8 şi 10, starea copilului este bună sau excelentă şi nu va avea nevoie decât de îngrijirea de rutină. Dacă scorul este între 5 și 7, copilul se află într-o stare relativ bună, însă va avea nevoie de suport pentru respiraţie. Medicul îi va freca riguros pielea şi îi va administra oxigen. În cazul în care scorul este sub 5, copilul va fi pus la incubator pentru a i se furniza caldură, lumină și oxigenul de care are nevoie.
Virginia Apgar s-a născut la 7 iunie 1909, într-o familie de muzicieni și a învățat de mică să cânte la vioară și la alte instrumente, dar la absolvirea liceului era hotărâtă să fie medic, posibil inspirată de hobby-urile științifice ale tatălui ei sau de moartea prematură a fratelui ei mai mare din cauza tuberculozei și de boala cronică din copilărie a altui frate. Cu ajutorul mai multor burse, ea a urmat Colegiul Mt. Holyoke și a absolvit specializarea în zoologie, în 1929. A intrat apoi la Colegiul Medicilor și Chirurgilor de la Universitatea Columbia și, în ciuda problemelor financiare, a absolvit a patra clasa a ei, în 1933. Era hotărâtă să devină chirurg, dar medicul Alan Whipple a încurajat-o să se orienteze către anestezie, domeniu gestionat în principal de asistente la vremea respectivă, acesta văzând în Apgar „energia, inteligența și capacitatea necesare pentru a aduce contribuții semnificative în acest domeniu”. Anestezia nu era recunoscută ca specialitate medicală înainte mijlocul anilor 1940, dar Apgar s-a ambiționat să găsească un program de formare, iar după rezidențiatul în chirurgie s-a pregătit șase luni în departamentul de anestezie al dr. Ralph Waters, primul din SUA, la Universitatea din Wisconsin-Madison și alte șase luni cu dr. Ernest Rovenstine la Spitalul Bellevue din New York.
În 1938, dr. Apgar s-a întors la Universitatea Columbia ca anestezist curant și director al secției de anestezie, dar i-a fost imposibil să recruteze medici care să lucreze pentru ea, această specialitate nefiind recunoscută până în 1946. În 1949 a devenit un departament academic, iar dr. Apgar a fost prima femeie numită profesor titular la Colegiul Medicilor și Chirurgilor din Universitatea Columbia. Aici a început să studieze anestezia obstetricală – efectele anesteziei administrate unei mame în timpul travaliului asupra nou-născutului ei – aducându-și cea mai mare contribuție în domeniu, prin Scorul Apgar, prima metodă standardizată de evaluare a tranziției nou-născutului la viața în afara uterului, prin care se evaluează frecvența cardiacă, efortul respirator, tonusul muscular, răspunsul reflex și culoarea și se acordă 0, 1 sau 2 puncte care, apoi totalizate, se ajunge la scorul bebelușului. Metoda a fost prezentată în 1952 la o reuniune științifică și publicată pentru prima dată în 1953. În ciuda rezistenței inițiale, scorul a fost în cele din urmă acceptat și este acum folosit în întreaga lume.
Virginia Apgar a planificat mai întâi ca evaluarea să se facă la un minut după naștere, ca ghid pentru nevoia de resuscitare. Alții au început să facă măsurători la intervale mai lungi, pentru a evalua modul în care copilul a răspuns la orice resuscitare necesară. În cele din urmă, scorul Apgar de unul și cinci minute a devenit standard.
Dr. Apgar a continuat să coreleze scorul cu efectele travaliului, nașterii și anestezicelor materne asupra stării copilului, iar împreună cu medicii Duncan Holaday și Stanley James a reușit să facă aceste conexiuni, oferind noi metode de măsurare a gazelor din sânge și a nivelurilor sanguine de anestezie, contribuind astfel la dezvoltarea cardiologiei infantile. Împreună au reușit să demonstreze că bebelușii cu niveluri scăzute de oxigen din sânge și sânge foarte acid aveau scoruri Apgar scăzute și că administrarea anesteziei cu ciclopropan mamei ar putea duce la un scor Apgar scăzut al copilului.
În cele din urmă, printr-un studiu realizat în colaborare cu douăsprezece instituții medicale, care a implicat 17.221 de bebeluși, a stabilit că Scorul Apgar, în special scorul de cinci minute, poate prezice supraviețuirea neonatală și dezvoltarea neurologică.
În 1959, Virginia Apgar a obținut o diplomă de master în sănătate publică de la Universitatea Johns Hopkins și a decis să nu se mai întoarcă la medicina academică, dedicându-se prevenirii malformațiilor congenitale prin educație publică și strângere de fonduri pentru cercetare. În timpul pandemiei de rubeolă din 1964–65, Apgar a devenit un avocat al vaccinării, atrăgând atenţia asupra importanţei prevenirii transmiterii bolii de la mamă la copil, mai ales pentru că infecţia cu virusul rubeolei provoacă cele mai severe complicaţii când mama se infectează la debutul sarcinii, în special în primele 12 săptămâni. Medicul a parcurs mii de kilometri în fiecare an pentru a ţine conferinţe publice despre importanţa depistării precoce a afecţiunilor congenitale.
Ea a devenit directorul diviziei de defecte congenitale a Fundației Naționale pentru Paralizia Infantilă (acum March of Dimes) și a primit numeroase premii pentru munca ei.
De-a lungul vieții, Virginia Apgar a publicat peste 60 de lucrări științifice, iar cartea sa „Este Copilul meu Bine?” (Is My Baby All Right?), scrisă împreună cu Joan Beck și publicată în 1972, a devenit o carte de succes pe care s-au bazat milioane de părinți de atunci și până acum.
În 1973, ea a devenit prima femeie care a primit medalia de aur pentru realizări deosebite în medicină, de la Colegiul Medicilor și Chirurgilor, Universitatea Columbia. În 1994, chipul său a apărut pe un timbru poștal din SUA, ca parte a seriei Great Americans.
Virginia Apgar a murit pe 7 august 1974, la Centrul Medical Columbia Presbyterian și a fost înmormântată la cimitirul Fairview din Westfield.
Premiul Virginia Apgar este decernat în fiecare an de către Academia Americană de Pediatrie pentru contribuții uimitoare în domeniul pediatriei perinatale.
Surse: cfmedicine-nlm-nih-gov; britannica.com; womenofthehall.org