Prof. Univ. Dr. Vasile Astărăstoae: Operația a reușit. Dar după…

Prof. dr. Vasile Astarastoae
În ultimul timp există numeroase luări de poziţie ale Ministerului Sănătății, Agneției Naționale de Transplant și a transplantologilor, privind necesitatea unei noi legi a transplantului. Se argumentează că numărul donatorilor și implicit a transplanturilor a scăzut îngrijorător și de aceea se impun măsuri la nivel legislativ pentru remedierea acestui fenomen. Se omite însă (voit sau nevoit) a se evidenția adevărata cauză a acestui declin, care nu ține de legislație. Dacă ne uităm pe datele statistice, observăm că numărul transplantelor și implicit al donatorilor a crescut constant, ajungând la un record în 2015.
Scăderea bruscă a avut loc în 2016. Aceasta s-a datorat fără niciun fel de dubiu pierderii încrederii pacienților și implicit a donatorilor și familiilor acestora în corectitudinea actului medical. Observăm că, în anul 2016 și ulterior, a existat o stranie și constantă coincidență între campaniile mediatice împotriva transplantului din România declanșate de Ministrul Sănătății, Vlad Voiculescu, senatorul Ungureanu și alții ca ei, deschiderea de dosare penale pe diferite motive aproape tuturor transplantologilor de vârf și pierderea încrederii populației în această metodă de terapie. Și în același timp se constată o creștere a pacienților români, care au efectuat un transplant în străinătate cu plățile corespunzătoare făcute de statul român…
Noua lege a transplantului nu a fost încă pusă pe transparență decizională de către Ministerul Sănătății și de aceea nu mă pot pronunța cu privire la ea. Până atunci aș vrea să atrag atenția asupra unei alte probleme reale în ceea ce privește transplantul. Problema îngrijirilor post-transplant.
Într-o lucrare intitulată „Vaccinarea adulților o paradigmă a vaccinologiei moderne” Prof. Dr. Azoicai Doina dedică un capitol vaccinării persoanelor recipiente de transplant. Bazându-se pe un material bibliografic bogat și actual, atrage atenția că, în cazul pacienților cu transplant, există un risc semnificativ crescut de producere a unor infecții ca urmare a diverselor mecanisme. De exemplu, în cazul transplantului de celule stem alogene, imunosupresia se produce în urma terapiei de condiționare reprezentată de regimurile de chimioterapie și prin imunoterapia, care generează, exclusiv, supresia celulelor T. În a doua etapă, după administrarea de celule stem, terapia imunosupresoare este recomandată pentru a preveni fenomenele de tip grefă contra gazdă. Și pacienții, care primesc transplant de organe solide, pot manifesta imunosupresia, înainte de momentul transplantului ca urmare a suferinței de bază, iar ulterior se pot asocia efectele agenților supresivi ai celulelor T, necesari în cure post-transplant, cu scopul prevenirii fenomenului de rejet al grefei.
Statisticile Agenției Naționale de Transplant arată că numărul acestor pacienți nu este de neglijat. Astfel, în 2018, raportarea era următoarea:
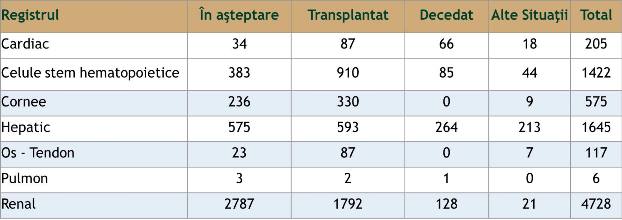
La toți acești pacienți trebuie să existe o strategie de revaccinare pentru a-i proteja față de diferite infecții. Astfel, pentru cei cu transplant de celule stem înainte / după transplant (3 /6 /12 luni) se recomandă vaccinarea: Haemophilus influenzae b; dT, dTaP; anti-polio inactivat; anti-gripa inactivat; anti-pneumococ conjugat (PCV13); + polizaharidic (PPSV23); anti-meningococ conjugat(A,C,X,Y şi B); anti-hepatita A şi B; anti-rujeola-rubeola-parotidita (numai în absența dovezilor privind menținerea protecției anterioare). La pacienții cu transplant de organ vaccinarea (înainte / după transplant – 3 /6 /12 luni) cu: Haemophilus influenzae b; dT, dTaP; anti-polio inactivat; anti-gripa inactivat; anti-pneumococ conjugat (PCV13); + polizaharidic (PPSV23); anti-meningococ conjugat(A,C,X,Y şi B); anti-hepatita A şi B; anti-papillomavirus (11-26 ani şi peste).
Aceste date vin să evidențieze o problemă de etică și sănătate publică. Medicii, care se ocupă de urmărirea post-transplant, sunt, în general, informați cu privire la riscurile, care derivă din imunosupresie, și recomandă pacienților această schemă de vaccinare. Aici apare problema. O serie de vaccinuri nu se găsesc în România și trebuie procurate din străinătate, iar cele care se găsesc nu sunt decontate (pentru bolnavii transplantați) nici de CNAS, nici de programele naționale de transplant. Cu alte cuvinte, având recomandarea, pacienții trebuie să se descurce singuri. Și nu sunt ieftine. În general, costurile sunt estimate la aproximativ 1500 de Euro/persoană. Suma ar putea părea mică, dar dacă adugăm și celelalte sume necesare în îngrijirele post transplant, pentru mulți este prohibitivă. Nu mai vorbim despre calitatea vieții pacienților post-transplant. Închipuiți-vă cum își trăiește viața un pacient care nu are posibilitățile de a se îngriji cu gândul că oricând se poate îmbolnăvi și muri. Pentru o sumă de numai 1.500 de Euro
În concluzie, dacă se dorește o intervenție legislativă în transplant, atunci inițiatorii ar trebui să introducă un amendament potrivit căruia tot tratamentul curativ sau profilactic pre și post-transplant să fie suportat prin programe de sănătate.
P.S.: Observ un paradox: pe de o parte, Ministerul Sănătății vrea să ne vaccineze obligatoriu cu tot felul de produse, iar pe de altă parte, nu asigură vaccinarea acelor persoane transplantate, care solicită acest lucru. Oare din cauză că numărul lor este mic și nu influențează cifra de afaceri a companiilor farmaceutice?
*Prof. Univ. dr. Vasile ASTARASTOAE este medic Medicină legală, doctor în medicină, profesor Facultatea de Medicină și Farmacie „Gr. T. Popa” Iași. Are o carieră academică impresionantă, ocupând o perioadă îndelungată funcții de conducere în Senatul UMF Iași. A fost președinte al Colegiului Medicilor din Romania, este membru al numeroase organizații profesionale științifice naționale și internaționale, are zeci de lucrări științifice publicate și este unul dintre puținii specialiști români în Bioetică.














