Vârsta pacienților cu cancer gastric și colorectal a scăzut îngrijorător, atrage atenția medicul gastroenterolog Daniela Popescu
Cancerul gastric afectează 2 din 100 de români, iar în 2020, cancerul colorectal a depășind în incidență cancerul pulmonar şi cel de prostată, fiind cel mai frecvent tip de neoplasm – potrivit datelor Globocan. Clinica Laurus Medical oferă cele mai moderne metode de investigații și tratament endoscopic și colonoscopic, asigurând o rată mare de succes.
 Gastroenterologia este specialitatea medicală care se ocupă cu prevenția, diagnosticul și tratamentul afecțiunilor sistemului digestiv (afecțiuni gastrointestinale, hepatice, colecistice, pancreatite). Pentru creșterea acurateței diagnosticului și evaluarea stadiului de boală, consultul gastroenterologic este completat cu explorări funcționale digestive (ex. test de toleranță la lactoză), endoscopice (endoscopie digestivă superioară și colonoscopie) și imagistice (ecografie abdominală). Aceste investigații sunt extrem de utile în identificarea precoce a unor leziuni care pot fi tratate cu succes în fază incipentă dar care pot deveni maligne pe măsură ce avansează, ca și în stabilirea diagnosticului și a conduitei terapeutice optime a afecțiunilor din sfera gastrointestinală.
Gastroenterologia este specialitatea medicală care se ocupă cu prevenția, diagnosticul și tratamentul afecțiunilor sistemului digestiv (afecțiuni gastrointestinale, hepatice, colecistice, pancreatite). Pentru creșterea acurateței diagnosticului și evaluarea stadiului de boală, consultul gastroenterologic este completat cu explorări funcționale digestive (ex. test de toleranță la lactoză), endoscopice (endoscopie digestivă superioară și colonoscopie) și imagistice (ecografie abdominală). Aceste investigații sunt extrem de utile în identificarea precoce a unor leziuni care pot fi tratate cu succes în fază incipentă dar care pot deveni maligne pe măsură ce avansează, ca și în stabilirea diagnosticului și a conduitei terapeutice optime a afecțiunilor din sfera gastrointestinală.
„Gastroenterologia este o specialitate medicală relativ nouă în Buzău (de 10-15 ani), iar lipsa de educație medicală în rândul populației generale, în special din mediul rural, face ca mulți pacienți să se adreseze tardiv medicului gastroenterolog, care i-ar putea ajuta să prevină cancerul gastric (care afectează cel puțin 2 din 100 de români) și cancerul colorectal care a devenit al treilea cel mai frecvent cancer din lume, fiind a doua cea mai frecventă cauză de mortalitate masculină şi a treia cea mai frecventă cauză de mortalitate feminină. Trei din patru colonoscopii efectuate de noi indică, din păcate, prezența unor cancere colorectale. În clinica noastră efectuăm aproxiamtiv 40 de colonoscopii pe lună, iar frecvența de diagnosticare a cancerului colorectal este crescută”, atrage atenția medicul gastroenterolog buzoian Daniela Popescu.
Investigații și tratamente care pot salva vieți
 Clinica din Buzău a rețelei Laurus Medical oferă pacienților, pe lângă alte investigații și tratamente minim invazive ale sistemului venos, posibilitatea de a beneficia de tratamente proctologice care, în anumite cazuri, le pot salva viața. Nu rare sunt cazurile în care pacienții care suferă de hemoroizi, spre exemplu, au aflat, în urma unei colonoscopii, că au un cancer de colon sau rectal, iar asta le-a salvat, practic, viața, pentru că boala este 100% curabilă în fază incipientă.
Clinica din Buzău a rețelei Laurus Medical oferă pacienților, pe lângă alte investigații și tratamente minim invazive ale sistemului venos, posibilitatea de a beneficia de tratamente proctologice care, în anumite cazuri, le pot salva viața. Nu rare sunt cazurile în care pacienții care suferă de hemoroizi, spre exemplu, au aflat, în urma unei colonoscopii, că au un cancer de colon sau rectal, iar asta le-a salvat, practic, viața, pentru că boala este 100% curabilă în fază incipientă.
„Laurus Medical este o clinică de elită, care dispune de cele mai noi și performante echipamente și metode terapeutice endovenoase și proctologice și de o echipă de specialiști cu o bogată experiență în gastroenterologie, chirurgie, anestezie și terapie intensivă, capabili să ofere cele mai bune soluții medicale aplicate în marile clinici din lume. Între altele, cred că suntem singura clinică din Buzău care folosește plasmă-argon în procedurile de endoscopie digestivă intervenţională miniminvazivă de electrocoagulare pe care le efectuăm pacienţilor noştri cu sindrom GAVE, angiodisplazii, tumori gastrice sau esofagiene cu sângerare sau alte hemoragii, asigurând astfel o intervenție sigură şi eficientă. Procedura poate fi efectuată atât în timpul gastroscopiei, cât si al colonoscopiei și presupune transferul curentului în țesut, prin intermediul gazului ionizat de argon. De asemenea, pacienții oncologici care necesită gastrostomă (trusa costă aproximativ 500 de lei) se pot adresa clinicii noastre și îi ajutăm”, precizează Marilena Trașcu, manager zonal Laurus.
Importanța screening-ului
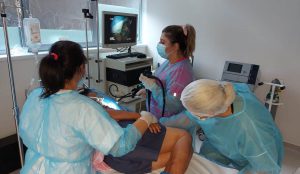
Endoscopia digestivă superioară (gastroscopia) este o procedură care permite medicului să examineze tubul digestiv superior (esofagul, stomacul și duodenul), iar colonoscopia permite investigarea tractului gastrointestinal inferior (rect și colon, până la nivelul ileonului terminal).
„Gastroscopia și colonoscopia sunt investigații recomandate atât femeilor, cât și bărbaților, începând cu vârsta de 50 de ani sau chiar sub 40 de ani, dacă există cazuri de cancer gastric sau coorectal în familie. Aceste investigații se pot face cu sau fără anestezie, în funcție de alegerea pacientului, după ce este informat despre tot ce implică o astfel de procedură”, spune medicul ATI Adrian Necula.
Dr. Daniela Popescu consideră că „medicii de familie s-ar putea implica mai mult în îndrumarea pacienților eligibili pentru consultații și investigații gastroenterologice, pentru a nu se ajunge la afecțiuni grave. Gastroenterologia are un rol important în diagnosticarea, tratamentul și gestionarea pacienților cu afecțiuni precum – polipi de colon, cancer de colon, boala celiacă, hepatita, ciroza, reflux gastroesofagian, boli ale vezicii biliare, pancreatite, sindrom de intestin iritabil, boli inflamatorii intestinale precum boala Crohn sau colita ulcerativă. În cazul în care, în timpul endoscopiei, observăm leziuni ce ridică suspiciunea prezenței unei neoplazii se prelevă biopsii, iar în funcție de rezultatul histopatologic se stabilește conduita terapeutică ulterioară. De asemenea, se poate preleva biopsie pentru testul rapid al infecției cu H. Pylori, bacterie implicată în apariția cancerului gastric. Este necesară diagnosticarea bacteriei la pacienții cu istoric de ulcer gastric sau duodenal, la pacienți cu manifestări dispeptice și în cazul existenței unui istoric familial de cancer gastric la rudele de gradul I”, explică medicul gastroenterolog.
Mute cazuri de Hepatită C
Dr. Daniela Popescu subliniază că sunt depistați și foarte mulți pacienți cu Heatită C dar, din păcate, deși toți medicii gastroenterologi și infecționiști dispun de vouchere cu ajutorul cărora pot fi investigați gratuit pacienții cu hepatită virală C și ciroză hepatică (viremie, fibromax, genotipare), medicii de familie nu prea trimit pacienții pentru a beneficia de aceste analize și investigații și apoi de tratament antiviral gratuit.
„Infecţia cu virusul hepatitei C este de cele mai multe ori asimptomatică, cu evoluţie spre cronicizare în aproximativ 67% dintre cazuri și asociază rate mari de morbiditate şi mortalitate, prin complicaţiile pe care le generează – afectarea sistemică asociată infecţiei, evoluţia către fibroza avansată şi ciroză, hepatocarcinom. Până la stadiile avasante de fibroză, infecţia cronică cu virusul hepatitic C poate produce şi afecţiuni extrahepatice (diabet zaharat, crioglobulinemie, tulburări cardiace sau neurologice), afectând calitatea vieţii pacienţilor. Apariţia antiviralalelor orale de nouă generaţie (fără interferon) a crescut semnificativ rata vindecării, concomitent cu reducerea efectelor adverse. Și pentru pacienții cu hepatită virală B la care se poate începe tratament antiviral există vouchere pentru viremie”, arată medicul gastroenterolog.
Paracenteza terapeutică și diagnostică
 Medicul gastroenterolog efectuează paracentezele, la pacienții cu ciroză de diferite cauze (preponderent alcoolică), dar și la pacienții neoplazici care au carcinomatoză și au nevoie de această intervenție pentru a reduce din presiunea intraabdominală. Se pot recolta inclusiv probe din lichidul peritoneal în scop diagnostic (se pot diagnostica astfel peritonita bacteriană spontană sau o tuberculoza peritoneală, divese neoplazii.
Medicul gastroenterolog efectuează paracentezele, la pacienții cu ciroză de diferite cauze (preponderent alcoolică), dar și la pacienții neoplazici care au carcinomatoză și au nevoie de această intervenție pentru a reduce din presiunea intraabdominală. Se pot recolta inclusiv probe din lichidul peritoneal în scop diagnostic (se pot diagnostica astfel peritonita bacteriană spontană sau o tuberculoza peritoneală, divese neoplazii.
„Paracenteza este necesară când se acumulează lichid intraperitoneal (ascitic – la ciroză), iar abdomenul este tensionat și pacientul devine dispneic (nu poate respira). Este foarte important ca înainte de intervenție, pacientul să discute cu medicul, pentru a-l informa dacă ia orice tip de medicament, dacă este alergic la vreun medicament, dacă a avut în antecedente episoade hemoragice greu de controlat, dacă urmează tratament anticoagulant, iar în cazul femeilor, dacă sunt însărcinate (femeile însărcinate nu sunt candidate pentru realizarea acestei manevre). Ulterior, medicul gastroenterolog face o puncție pe linia spino-ombilicală, la unirea treimii laterlae cu treimea medie a acestei linii, în partea stângă, și aspiră lichidul peritoneal, după care montează trusa de paracenteză și se supraveghează pacientul timp de 30-40 de minute, în funcție de cât lichid trebuie extras. Puncția se face la patul pacientului, fără anestezie (nu este necesară), după care se pune un plasture și pacientul poate merge acasă. Este o procedură care nu necesită o pregătire specială, pacientul se poate alimenta înainte și după intervenție”, detaliază medicul Daniela Popescu.
Boala hemoroidală
 Foarte răspândită în special la persoanele de peste 50 de ani, boala hemoroidală creează pacienților diconfort, dar din păcate este de multe ori neglijată și poate cauza complicații, deși există metode eficiente de tratament.
Foarte răspândită în special la persoanele de peste 50 de ani, boala hemoroidală creează pacienților diconfort, dar din păcate este de multe ori neglijată și poate cauza complicații, deși există metode eficiente de tratament.
Ghidurile internaționale recomandă screeningul tuturor persoanelor care au împlinit 50 de ani. „Se recomandă screeningul timpuriu (începând cu vârsta de 40 de ani sau cu 10 ani mai puțin decât cel mai devreme diagnostic din familie) pentru persoanele care au o rudă de gradul I cu CCR, polip adenomatos în stadiu avansat înainte de varsta de 60 de ani; două sau mai multe rude de gradul I cu CCR, polip adenomatos în stadiu avansat la orice vârstă – în aceste cazuri screeningul trebuie repetat cu o colonoscopie la fiecare 5 ani. Polipoza adenomatoasă familială și sindromul Lynch sunt condiții mai puțin frecvente și necesită screening agresiv și tratamente preventive”, detaliază medicul gastroenterolog.
Este foarte important să se discute cu medicul gastroenterolog sau proctolog despre riscul de a dezvolta boala. „Cea mai sensibilă metodă de screening pentru diagnostic presupune efectuarea unei colonoscopii. În timpul procedurii pot fi prelevate biopsii (probe de țesut). De asemenea, polipii pot fi rezecați în timpul acestei proceduri. Altă metodă ar fi testarea scaunelor în fiecare an (folosind teste de sânge ocult imunochimic guaiac sau fecal), simgoidoscopia flexibilă la fiecare 5 ani cu sau fără un test fecal imnunochimic (FIT) sau testarea scaunelor folosind teste FIT și ADN la fiecare 3 ani”, completează dr. Daniela Popescu.
Pregătirea pacientului pentru colonoscopie
 Colonoscopia este o investigație imagistică ce permite medicului să exploreze colonul și porțiunea terminală a acestuia (rect), în scopul identificării formațiunilor tumorale și al polipilor intestinali care vor fi eliminați chiar în timpul acesteia. Este foarte important ca înainte de investigație, colonul să fie pregătit.
Colonoscopia este o investigație imagistică ce permite medicului să exploreze colonul și porțiunea terminală a acestuia (rect), în scopul identificării formațiunilor tumorale și al polipilor intestinali care vor fi eliminați chiar în timpul acesteia. Este foarte important ca înainte de investigație, colonul să fie pregătit.
„Pregătirea pentru colonoscopie presupune respectarea unui regim alimentar strict și administrarea unor laxative osmotice pentru curățarea intestinului, conform instructajului făcut pacientului de către asistenta medicală, pentru că doar astfel se pot obține rezultate concluente. Un colon foarte bine pregătit permite evidențierea inclusiv a leziunilor milimetrice. Cu 2-4 zile înainte este necesar să se evite alimentele ultraprocesate, semințele, frunzele, fructele și legumele crude, iar ultima masă solidă trebuie să fie cea de prânz din ziua anterioară procedurii. Cu 1-2 ore înainte de investigație, mai ales în cazul pacienților diabetici sau cu alte afecțiuni cronice, dacă pacientul simte că nu mai poate rezista, poate mânca ceva ușor. Apă poate bea câtă dorește, este chiar indicat, dar este necesar ca vezica urinară să fie eliberată înainte de intervenție”, explică medicul Daniela Popescu.
Cancerul colorectal
 Cancerul colorectal este al treilea cel mai frecvent cancer din lume, fiind a doua cea mai frecventă cauză de mortalitate masculină şi a treia cea mai frecventă cauză de mortalitate feminină. Dacă este însă detectat în stadii incipiente, este 100% curabil. Din păcate, din neglijență, din lipsă de educație medicală și o jenă nejustificată (mai ales în mediul rural), mulți pacienți ajung la medic prea târziu.
Cancerul colorectal este al treilea cel mai frecvent cancer din lume, fiind a doua cea mai frecventă cauză de mortalitate masculină şi a treia cea mai frecventă cauză de mortalitate feminină. Dacă este însă detectat în stadii incipiente, este 100% curabil. Din păcate, din neglijență, din lipsă de educație medicală și o jenă nejustificată (mai ales în mediul rural), mulți pacienți ajung la medic prea târziu.
Folosind atât metode de tratament chirurgicale minim-invazive, cât și nechirurgicale, chirurgul colorectal, medicul gastroenterolog sau proctologul pot rezolva peste 90% din afecțiunile proctologice, în special pe cele benigne (necanceroase). „Pentru a preveni dezvoltarea cancerului colorectal este util să se efectueze o colonoscopie, procedură prin care se examinează colonul și se pot identifica polipii intestinal, care trebuie să fie eliminați imediat. Acești polipi sunt creșteri benigne, care se pot însă dezvolta și favorizează apariția cancerui de colon”, precizează dr. Daniela Popescu, subliniind că screeningul poate salva vieți.
Coboară vârsta pacienților cu cancer gastric și colorectal
 Reiterând importanța screeening-ului, medicul gastroenterolog spune că a constatat că, în ultimii ani, vârsta la care se diagostichează cancerul gastric și mai ales cel colorectal este din ce în ce mai redusă. „Din păcate avem și pacienți cu vârste destul de tinere 40-45 de ani care sunt diagnosticați cu cancer colorectal. Mă șochează să văd că au început să vină pacienți chiar mai tineri, de 30-35 de ani, care prezintă simptome ce ridică suspiciuni de cancer gastric sau colorectal. Este adevărat, sunt extrem de rare, însă în urma investigațiilor se confirmă diagnosticul la unii dintre ei. Avem și cazuri în care unii pacienți refuză consultul, fie dintr-o jenă total nejustificată, fie de teama endoscopului sau gatroscopului. La polul opus, vin pacienți neeligibili pentru astfel de investigații, dar cer aceste proceduri, pentru că și-au pus singuri doagnosticul după cum au auzit ei la un cunoscut cu care au stat de vorbă pe rețelele sociale sau după cum au citit undeva, pe doctor Google. Sfatul meu este ca oamenii să înțeleagă că doar medicul gastroenterolog va stabili dacă au această indicație, iar în caz afirmativ, să accepte recomandările acestuia și să aibă încredere, pentru că doar astfel vor evita unele neplăceri pentru propria sănătate”.
Reiterând importanța screeening-ului, medicul gastroenterolog spune că a constatat că, în ultimii ani, vârsta la care se diagostichează cancerul gastric și mai ales cel colorectal este din ce în ce mai redusă. „Din păcate avem și pacienți cu vârste destul de tinere 40-45 de ani care sunt diagnosticați cu cancer colorectal. Mă șochează să văd că au început să vină pacienți chiar mai tineri, de 30-35 de ani, care prezintă simptome ce ridică suspiciuni de cancer gastric sau colorectal. Este adevărat, sunt extrem de rare, însă în urma investigațiilor se confirmă diagnosticul la unii dintre ei. Avem și cazuri în care unii pacienți refuză consultul, fie dintr-o jenă total nejustificată, fie de teama endoscopului sau gatroscopului. La polul opus, vin pacienți neeligibili pentru astfel de investigații, dar cer aceste proceduri, pentru că și-au pus singuri doagnosticul după cum au auzit ei la un cunoscut cu care au stat de vorbă pe rețelele sociale sau după cum au citit undeva, pe doctor Google. Sfatul meu este ca oamenii să înțeleagă că doar medicul gastroenterolog va stabili dacă au această indicație, iar în caz afirmativ, să accepte recomandările acestuia și să aibă încredere, pentru că doar astfel vor evita unele neplăceri pentru propria sănătate”.
Medicul subliniază că, în zilele noastre, majoritatea procedurilor proctologice sunt minim invazive și contribuie la creșterea siguranței și recuperarea rapidă a pacienților.
Ce este Proctologia?
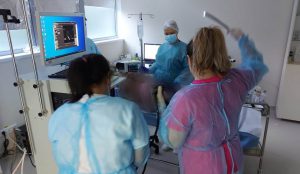 Proctologia (gr. proktos-anus, logos-știință) este o specializare a chirurgiei colorectale care se ocupa cu studiul, diagnosticarea, tratamentul și prevenția afecțiunilor canalului anal (ultimii 3-4 cm ai intestinului gros), ale anusului și ale regiunii perianale – reunite ub termenul generic de afecțiuni proctologice.
Proctologia (gr. proktos-anus, logos-știință) este o specializare a chirurgiei colorectale care se ocupa cu studiul, diagnosticarea, tratamentul și prevenția afecțiunilor canalului anal (ultimii 3-4 cm ai intestinului gros), ale anusului și ale regiunii perianale – reunite ub termenul generic de afecțiuni proctologice.
Chirurgia colorectală tratează afecțiuni ale colonului și rectului în condiții de spitalizare, sub anestezie, iar proctologia tratează afecțiuni proctologice în condiții de ambulator, folosind atât metode de tratament chirurgicale minim-invazive, cât și nechirurgicale, rezolvând astfel peste 90% din afecțiunile proctologice, în special pe cele benigne (necanceroase).
Printre cele mai des întâlnite afecțiuni de care se ocupă proctologia se numără: abcese și fistule – infecții în în zona anală, perianală și a rectului; negi anali – numiți și condiloame, aceștia sunt mici excrescențe ce se dezvoltă în jurul și în interiorul anusului; cancer de colon și rectal; diverticulita – inflamația dilatațiilor saculare de la nivelul colonului, denumite diverticuli; fisuri – mici rupturi la nivelul mucoasei anale; hemoroizi – vene inflamate care pot apărea intern sau extern în jurul anusului; boala inflamatorie intestinală – un grup de tulburări inflamatorii care includ colita ulcerativă și Boala Crohn; sindromul colonului iritabil – un grup de simptome intestinale care nu au legătură cu boala inflamatorie intestinală, care pot include balonare, crampe, constipație și diaree; polipi – excrescențe precanceroase care au potențialul de a deveni cancer colorectal; prolaps rectal – o afecțiune în care rectul începe să cadă din poziția sa în deschiderea anală.